Klinische Studien sind der Grundstein des medizinischen Fortschritts und ebnen den Weg für bahnbrechende Behandlungen und Therapien. Diese entscheidenden Studien sind jedoch mit ethischen Herausforderungen verbunden. Während die medizinische Wissenschaft immer weiter voranschreitet, sehen sich Forschende, Sponsoren und Regulierungsbehörden mit komplexen moralischen Dilemmata konfrontiert, die eine sorgfältige Abwägung und ausgewogene Lösungen erfordern.
Die grundlegende ethische Herausforderung in klinischen Studien ergibt sich aus dem inhärenten Konflikt zwischen der Notwendigkeit, medizinisches Wissen zum Wohle der Allgemeinheit voranzutreiben, und dem Gebot, die Rechte, Sicherheit und das Wohlergehen einzelner Forschungsteilnehmer zu schützen. Diese Spannung äußert sich in verschiedenen ethischen Dilemmata während des gesamten klinischen Studienprozesses, vom Studiendesign über die Rekrutierung von Teilnehmern und die informierte Einwilligung bis hin zum Datenmanagement.
Wichtige ethische Dilemmata in klinischen Studien drehen sich um folgende Punkte:
- Informierte Einwilligung:
Im Mittelpunkt der ethischen klinischen Forschung steht das Prinzip der informierten Einwilligung. Eine wirklich informierte Einwilligung sicherzustellen, ist jedoch oft eine Herausforderung, insbesondere im Umgang mit vulnerablen Bevölkerungsgruppen, komplexen medizinischen Konzepten oder in Situationen, in denen die Einwilligungsfähigkeit beeinträchtigt sein kann. - Placebo-Einsatz und Standardversorgung:
Der Einsatz von Placebos in klinischen Studien, insbesondere in Bereichen, in denen bereits wirksame Behandlungen existieren, wirft erhebliche ethische Bedenken auf. Das Abwägen des wissenschaftlichen Bedarfs an placebokontrollierten Studien mit der ethischen Verpflichtung, allen Teilnehmern die bestmögliche verfügbare Versorgung zu bieten, stellt eine anhaltende Herausforderung dar. - Risiko-Nutzen-Bewertung:
Die Bestimmung eines akzeptablen Risikograds für Forschungsteilnehmer, insbesondere in Frühphasenstudien oder Studien mit neuartigen Therapien, ist eine komplexe ethische Frage, die eine sorgfältige Abwägung potenzieller Vorteile gegenüber möglichen Schäden erfordert. - Gleichheit bei der Teilnehmerauswahl:
Eine faire Auswahl von Forschungsteilnehmern sicherzustellen und gleichzeitig wissenschaftliche Validität zu gewährleisten, stellt ethische Herausforderungen dar. Fragen der Gerechtigkeit und des gleichberechtigten Zugangs zu Forschungsnutzen müssen gegen wissenschaftliche Anforderungen und logistische Einschränkungen abgewogen werden. - Zugang zur Behandlung nach der Studie:
Die ethische Verpflichtung, den Teilnehmern nach Abschluss einer klinischen Studie weiterhin Zugang zu vorteilhaften Behandlungen zu ermöglichen, insbesondere in ressourcenbeschränkten Umgebungen, ist ein wachsendes Anliegen in der globalen klinischen Forschung. - Datenschutz und Vertraulichkeit:
Mit der zunehmenden Digitalisierung klinischer Studien und dem Einsatz von Big Data in der Forschung sind der Schutz der Privatsphäre der Teilnehmer und die Wahrung der Datenvertraulichkeit zu kritischen ethischen Imperativen geworden. - Interessenkonflikte:
Der Umgang mit potenziellen Interessenkonflikten zwischen Forschenden, Sponsoren und Institutionen ist entscheidend für die Wahrung der Integrität der klinischen Forschung und des öffentlichen Vertrauens in den wissenschaftlichen Prozess.
Tabelle: Ethische Grundsätze in klinischen Studien und damit verbundene Dilemmata
| Ethisches Prinzip. | Zugehöriges Dilemma |
|---|---|
| Achtung der Personen | Sicherstellung einer wirklich informierten Einwilligung |
| Wohltun | Abwägung von Risiken und Nutzen |
| Gerechtigkeit | Gerechte Auswahl von Teilnehmern |
| Nichtschädigung | Einsatz von Placebos im Vergleich zur Standardbehandlung |
| Autonomie | Schutz schutzbedürftiger Bevölkerungsgruppen |
| Transparenz | Umgang mit Interessenkonflikten |
| Vertraulichkeit | Datenschutz |
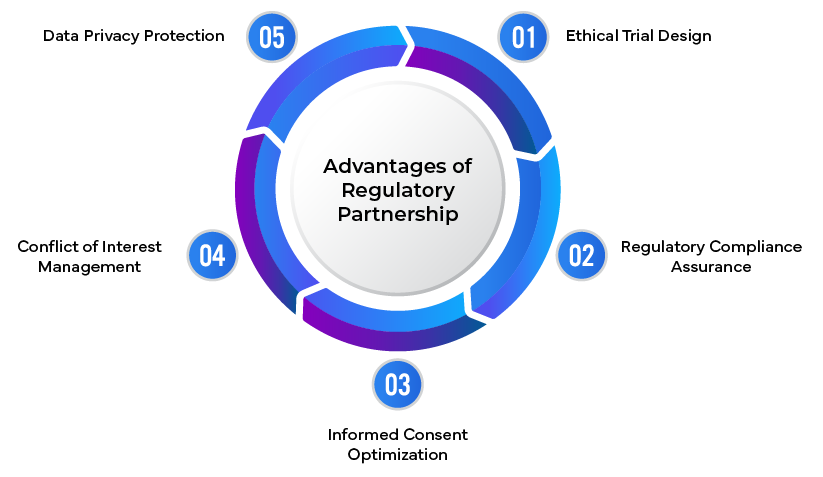
Bedeutung regulatorischer Partnerschaften:
Die Bewältigung dieser ethischen Dilemmata bei der Durchführung klinischer Studien erfordert einen vielschichtigen Ansatz, bei dem regulatorische Partner eine entscheidende Rolle spielen.
Diese Partner bieten Folgendes:
- Ethische Beratung: Bereitstellung von Expertenrat zu ethischen Überlegungen bei der Gestaltung und Durchführung von Studien.
- Einhaltung von Vorschriften: Sicherstellung, dass klinische Studien internationalen ethischen Richtlinien und lokalen Vorschriften entsprechen.
- Verbindung zum Ethikausschuss: Erleichterung der Kommunikation mit Ethikkommissionen und Unterstützung bei der Bearbeitung ihrer Anliegen.
- Optimierung der informierten Einwilligung: Entwicklung klarer, umfassender Prozesse für die informierte Einwilligung.
- Konfliktmanagement: Erkennung und Minderung potenzieller Interessenkonflikte.
- Datenschutzstrategien: Implementierung robuster Maßnahmen zum Datenschutz und zur Vertraulichkeit.
- Planung nach der Studie: Entwicklung von Strategien für den Zugang zu Behandlungen nach Abschluss der Studie.
Während wir die Grenzen der medizinischen Forschung immer weiter verschieben, wird die Bewältigung dieser ethischen Herausforderungen in klinischen Studien zunehmend entscheidend. Durch die Nutzung der Expertise von regulatorischen Partnern und die Einhaltung robuster ethischer Rahmenbedingungen kann die klinische Forschungsgemeinschaft diese Dilemmata effektiver bewältigen.
Dies gewährleistet nicht nur den Schutz der Forschungsteilnehmer, sondern erhält auch das Vertrauen der Öffentlichkeit in den wissenschaftlichen Prozess, was letztendlich die Entwicklung lebensrettender Behandlungen beschleunigt. Für weitere Beratungen zu klinischen Studien und deren Überwachung können wir bei Freyr Ihre zentrale Anlaufstelle sein, um all Ihre Fragen zu klinischen Studien zu beantworten.